战胜癌症或成真:免疫细胞治疗挣脱死神束缚
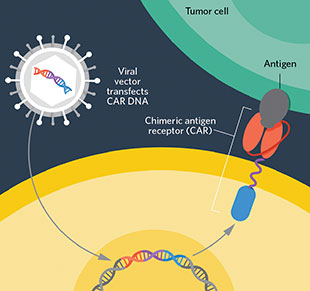
通过对T淋巴细胞进行修饰,使嵌合抗原受体(chimeric antigen receptors,CARs)得到表达,科学家能够使细胞识别并杀死那些逃过免疫系统的肿瘤细胞。嵌合抗原受体能够识别癌症特异性的抗原。这一过程涉及到提取病人的T细胞,将一个嵌合抗原受体的基因转入,然后把转入后的细胞注入到病人体内
漫长的研发
CAR-T细胞疗法并不是一夜之间就出现的,而是经历了长期的研究和开发。20世纪80年代晚期,以色列魏茨曼科学研究学院的化学家兼免疫学家齐利格?伊萨哈(Zelig Eshhar)开发了第一种CAR-T细胞。1990年,伊萨哈休了一个年假,来到美国国立卫生研究院(NIH),与斯蒂芬?罗森伯格(Steven Rosenberg)合作研究靶向人体黑素瘤的嵌合抗原受体。伊萨哈说:“我们设计CAR-T细胞是为了克服T细胞攻击肿瘤细胞时遇到的一系列问题。”这些问题包括肿瘤细胞能使组织相容性复合分子静默,从而避开免疫系统的识别,以及逐渐免疫抑制的肿瘤微环境。
伊萨哈和罗森伯格一种模块设计的方式构建了CAR-T细胞,包括一种细胞外的特异性靶向癌细胞的抗体,后来增加了一种能加强CAR-T细胞活动的胞内共刺激信号域,使T细胞能更快地增殖并杀死癌细胞。基于这项工作,学术界和制药业的研究者开始针对模块设计中的每一个部分进行了开发和改进。生物制药公司Kite Pharma的首席执行官Arie Belldegrun说:“最终我们需要20年时间,去学会让这些细胞发挥最大的抗癌作用。”目前,Kite Pharma公司正在进行6项CAR-T细胞的试验,针对B细胞白血病和淋巴瘤,以及恶性胶质瘤等疾病。伊萨哈是该公司科学顾问团队的成员,他依然和罗森伯格保持合作关系,后者在该公司担任特别顾问。
Juno公司目前正在加紧开发两种第二代CAR技术,希望在未来能加强或抑制T细胞的活动,以防副作用的发生。新的所谓“装甲”嵌合抗原受体能够通过与一种信号蛋白——如IL-12——协同作用,对抑制肿瘤的微环境起到削弱作用。IL-12蛋白能够刺激T细胞的活动。Juno公司相信“装甲CAR”技术将会在固体瘤的治疗中发挥重要作用,在这类癌症的治疗中,肿瘤微环境和较强的免疫抑制机制会导致抗肿瘤反应变得更加棘手。
与Juno公司一样,位于休斯敦的Bellicum Pharmaceuticals也在开发更为精细的下一代CAR-T细胞治疗技术。为了更好地控制CAR-T细胞引起的抗原活动,该公司将两个共刺激信号域与抗原识别域分离,移到一个分离的分子开关上,从而可以用小分子药物rimiducid进行控制。这些T细胞被称为GoCAR-Ts,只有暴露在两种癌细胞和这种小分子药物的情况下才能被完全激活。

