“艾滋妈妈”:阳光下的隐形人 图
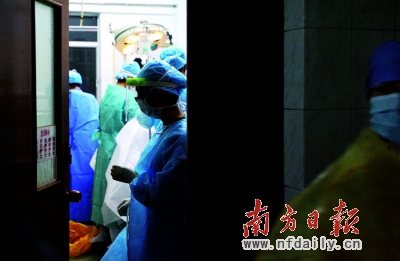
身着防护装备的医护人员正在紧张给“艾滋妈妈”有序地进行剖腹产手术。曾强 摄

一阵啼哭之后,护士把一位“艾滋妈妈”刚刚生产的新生婴儿抱出产房。曾强 摄
从艾滋病被发现至今已经整整30年。
30年的时间里,作为艾滋病三大主要传播途径之一,母婴传播越来越受到社会的关注。如今世界上每天有大约1500名儿童感染艾滋病毒,其中大部分是在母亲怀孕和分娩时被感染的新生儿。
30年的时间里,“艾滋妈妈”在人们异样的眼神中,经历了漫长而艰难的历程。她们在恐惧中遭遇“封杀”,又在关切中悄然隐遁。如今,母婴阻断等医疗技术给“艾滋妈妈”带来了希望的曙光。
尽管如此,“艾滋妈妈”们依然如阳光下的隐形人,小心前行。
从1995年开始至今,已经有超过5000名HIV感染者在广州市第八人民医院留下足迹,这所广东省唯一专门收治HIV感染者的医院,见证了众多艾滋病患者在希望和绝望之间挣扎的情景。
在这些HIV感染者中,有超过200位“艾滋妈妈”顺利在这里生产,在能够随访到的“艾滋妈妈”当中,婴儿无一例感染。
广州市第八人民医院感染病科主任蔡卫平说,对“艾滋妈妈”的反对、质疑、接纳,一直伴随在艰难的探索过程中。现在的孕产环境和技术已日益成熟,但仍然需要社会给她们更多的空间和理解。
阵痛
相当长的时间内,“艾滋妈妈”一直面临着被流产的尴尬境地,对“艾滋妈妈”生小孩,大多数人态度明确:反对!
1998年夏,广州市妇婴医院妇产科主任禤庆山接到一项特殊的任务:与广州市第八人民医院合作,为一位艾滋病孕妇进行引产手术。
回想起当时,禤庆山至今依然觉得那是一次冒险的经历。那是他第一次碰到艾滋孕妇,他和同行都有点发怵。在市八医院的一间临时产房里,禤庆山戴上摩托车头盔,穿上雨衣和高筒雨靴,对这位叫阿玲(化名)的艾滋孕妇做了羊膜腔穿刺引产手术。
手术后,禤庆山像虚脱了一样,很累很累。阿玲在手术中无奈、伤心、遗憾的表情让禤庆山记忆深刻。他在想:一个“艾滋妈妈”,为什么不能拥有生育一个健康孩子的权利?
事实上,在此前相当长的一段时间里,“艾滋妈妈”一直面临着被流产的尴尬境地。社会对于“艾滋妈妈”生小孩也呈现明确的态度,那就是反对。
“艾滋病孕妇生小孩?生出来的小孩不就有艾滋病了吗?绝对不能!”这是当时几乎所有人听到“艾滋妈妈”生产小孩的第一反应。
虽然法律上没有明文规定艾滋病患者不能生育,但卫生部门一般都会干预此事,通过计生部门扣发准生证。即便是引产手术,大多数医院知道是艾滋病患者之后也会果断拒绝,不敢接产,艾滋孕妇长期处于一种只堵不疏的状态。
“艾滋妈妈”当时实际上并没有做妈妈的权利,滋生的问题众多。
对于临产的“艾滋妈妈”,医院大多会动员其进行流产,不生产婴儿就不会感染,这也是杜绝母婴传播的一个有效却又无奈之举。
“艾滋妈妈”自然分娩的母婴传播概率在30%以上,而被感染的“艾滋儿童”,一般活不过10岁。每天,世界上有大约1500名儿童感染艾滋病毒,其中大部分是在母亲怀孕和分娩时被感染的新生儿。
“艾滋妈妈”生育在1999年前一直是一张空白的纸。蔡卫平称,当时由于研究和技术依旧处于初期探索阶段,“艾滋妈妈”生育问题的管理一直很混乱,医院也没有针对“艾滋妈妈”生育的措施和设备,同时缺少政策和社会的指导。在这张白纸背后,迫于社会的反对和歧视,绝大部分“艾滋妈妈”通常会选择流产。
但事实上,依然有部分“艾滋妈妈”铤而走险,选择向医院隐瞒感染HIV病毒的事实,冒险生育。禤庆山就遇到过这样的情况,“这种情况对医务人员、对同病房的产妇、对新生儿都构成了很大的威胁。”
“其实最怕的不是知道人家有艾滋病,而是不知道。”禤庆山说,如果社会不对这些HIV病毒携带者关心和接纳,她们只会隐瞒自己的病情,造成更大的社会危害,这是当时经历的一段阵痛期。“我们怕她们,她们怕我们怕她们,只好隐瞒,这其实更可怕。”
直到1999年,随着早期母婴阻断技术在广东开始临床试验,广州市第八人民医院成功安全接产第一例“艾滋妈妈”,“艾滋妈妈”生育问题才迎来了发展的曙光。
曙光
在随后的几年中,“艾滋妈妈”生产领域进步缓慢,医院每年接收的“艾滋妈妈”也就那么几例,并且面临着诸多问题
在经历漫长的阵痛期之后,广州市第八人民医院最终还是跨出了为“艾滋妈妈”接生的第一步。
之后,“艾滋妈妈”开始逐渐浮出水面,她们找到了愿意接纳她们的地方,伴随着质疑声和无法消失的歧视,她们依然在阳光照射不到的角落,隐身行走。
1999年临近国庆节,一个叫小玉(化名)的女人快分娩时被诊断为艾滋病患者,当时当地各家医院拒绝为她接生。无奈之下,小玉向广州市卫生局求助。
是选择为这位孕妇接生,还是劝她做引产手术,广州市卫生局、CDC和广州市第八人民医院一度陷入两难境地。经过讨论,广州市第八人民医院最终接受这个手术,并且决定将母婴垂直传播阻断接生在小玉身上进行首次手术试验,主刀医生正是曾为阿玲做引产手术的禤庆山。
手术前还是引起了医院内不小的争论。担忧者称,给艾滋病感染者做手术,医护人员可能会接触到带有病毒的血和羊水,万一感染了谁负责?医院从来没有给艾滋孕妇成功接生的经验,失败了怎么办?而支持者则希望通过此次试验可以向“艾滋妈妈”生育领域迈进重要一步。
当时没有专业的防护服,直到登上手术台时,禤庆山依旧用以前为阿玲做引产手术的土办法:把摩托车头盔戴在头上,身上穿着雨衣,脚上穿着高筒靴,手上再戴上几层橡胶手套,从头到脚“武装”起来。按照蔡卫平的说法,就像一个“超人”。
产房是临时搭建起来,条件极其简陋,通风条件差。手术中,禤庆山要求医护人员在递刀剪器械时不要直接递到手上,而是先放在手术台上,然后他再拿过去使用。平时那种只要医师喊一声“刀”,一把刀就拍到他手上的情景,在那次手术中被演化得相当繁琐。
禤庆山走出产房时,浑身不停地滴水,但他高兴地宣布:手术成功,婴儿产后健康。在此后的检测中,婴儿也没有被HIV感染。
广州市第八人民医院第一例“艾滋妈妈”接生手术就是在这样的条件下成功完成的,虽然近乎是“逼上梁山”,但正是从这次手术开始,广州市第八人民医院在收治“艾滋妈妈”的过程中由被动走向主动。
但在随后的几年中,虽然广州市第八人民医院在“艾滋妈妈”生产领域开了先例,却进步缓慢。每年接收的“艾滋妈妈”也就那么几例,并且面临着诸多问题。
当时母婴阻断技术还不成熟,预防性用药时间大多偏后,艾滋孕妇都是在怀孕28周到32周才开始服药,甚至很多在临产前。而艾滋孕妇做预防性用药最佳时间是在怀孕三个月后,用药的不规范也会提高感染几率。
医院当时的条件十分简陋,没有产房,连接生的医生都是从广州市妇婴医院“借”过来的,医院没有专门的地方和专业人力去照顾新生婴儿,所有的新生婴儿和“艾滋妈妈”都是一次性服药,然后直接回家,治疗缺乏连续性,一旦产妇和婴儿出现问题,几乎没有保障措施。“好在那几年比较幸运,没有发生状况。”蔡卫平回忆说。
尽管广州市第八人民医院给“艾滋妈妈”带来了做妈妈的机会,但对于“艾滋妈妈”这个群体来说,带病生子这一广受质疑的问题,还是时刻考验着她们的生存伦理。这个时期,她们从以前的“直接放弃”变成“偷偷摸摸”,心里的那道鸿沟始终难以轻易跨越。
2007年9月,一位家住白云区的“艾滋妈妈”打电话给禤庆山称自己羊水破了,要提前生产。禤庆山严肃地告诉她要等救护车过来才能行动,因为孕妇的羊水携带极高量的病毒,一旦传染给别人后果不堪设想。但这位孕妇由于害怕第八人民医院的救护车让周围人看到,不听医院警告,冒然坐出租车只身来到医院,结果导致羊水都流到出租车座位上。
禤庆山事后称,遇到这种情况真的很无奈,病人害怕被人知道自己是艾滋病携带者,害怕暴露自己身份,这个问题这几年一直困扰着“艾滋妈妈”,“她们其实一直活在阴暗的角落里。”